Un dispositivo che si nasconde sotto la maglietta e si può togliere durante la partitella a calcio, una crema che nasconde i segni delle iniezioni, un’app che tranquillizza mamma e papà. Anche se la gestione del diabete pediatrico ha fatto passi da gigante rispetto a vent’anni fa, la tecnologia che oggi aiuta i ragazzi a essere sempre più indipendenti dalla malattia, non li ha ancora liberati della poca conoscenza che il resto della società ha del diabete.
In questo articolo
I ragazzi spesso nascondono la malattia
Per questo, uno degli ostacoli che rimane ancora da superare nel 2017 è l’accettazione da parte di amici e compagni, che spesso spingono i ragazzi con diabete a nascondere la loro malattia o a essere a disagio durante una semplice cena fuori. Sbagliando, perché l’obiettivo della ricerca e della tecnologia non è quello di rendere il diabete invisibile, ma sempre più vivibile.
«Non è una malattia di cui gli altri devono avere paura, non si trasmette e non è infettiva» spiega Andrea Scaramuzza, responsabile del Servizio di Diabetologia Pediatrica e Nutrizione della Pediatria dell’Ospedale di Cremona. Mentre il diabete di tipo 2 è parzialmente prevenibile con uno stile di vita e un’alimentazione sani, ciò che ancora manca è la possibilità di prevenire quello di tipo 1, che può insorgere in età neonatale, infanzia o adolescenza: «Abbiamo fatto passi avanti nella sua comprensione, ma non sappiamo ancora come si innesca e per questo non riusciamo a prevenirlo».
I microinfusori continui di insulina
Dal momento che i pazienti affetti da diabete tipo 1 sono insulino-dipendenti, perché il loro pancreas non è in grado di produrre l’ormone, uno dei primi strumenti che ha cambiato la loro vita è stato il microinfusore di insulina, che ha minimizzato l’impatto della malattia nella vita quotidiana eliminando la necessità delle iniezioni. «Grande poco più di un pacchetto di fazzoletti, permette di infondere continuamente l’insulina» spiega l’esperto.
«La sua funzionalità è doppia: in parte l’infusione dell’ormone può essere programmata secondo dei flussi orari costanti, mentre quando c’è la necessità di assumerne di più, perché si fa un pasto o si ha un valore glicemico alto, allora l’erogazione è a discrezione del paziente». E non ci sono limiti di età, anzi, spiega Scaramuzza: «proprio perché i piccoli hanno più pasti da gestire e le quantità di insulina di cui hanno bisogno sono basse, le raccomandazioni internazionali invitano tutti i bambini a utilizzare un microinfusore».
La ricerca va incontro ai bisogni dei ragazzi
La qualità della vita è un aspetto rilevante in ambito pediatrico, per questo la tecnologia moderna permette di rispondere alle esigenze concrete dei giovani, come il corso di nuoto o la partita di calcio. «Esistono microinfusori che possono essere portati in piscina, mentre durante attività sportive più competitive, quando indossarlo rappresenta un problema, è possibile sconnettersi dal dispositivo per circa un’ora senza avere conseguenze negative sul controllo della glicemia» spiega Scaramuzza.
Soffrire di diabete oggi non vuol dire nemmeno rassegnarsi ad avere la pelle rovinata dalle piccole cicatrici che lascia l’ago e che possono diventare fonte di vergogna per i ragazzi o le ragazze che vanno per la prima volta al mare o in piscina con gli amici. «Con uno studio del 2015 abbiamo scoperto che una crema a base di elastina, arnica e collagene, già in commercio per curare la lipodistrofia, è in grado di far tornare la cute al suo aspetto originario».
Il sensore continuo di glicemia
Integrato alla terapia con il microinfusore, oppure utilizzato da solo da chi segue la terapia con iniezioni, il sensore continuo della glicemia è un altro strumento su cui i giovani affetti da diabete possono fare oggi affidamento a occhi chiusi. «Misura la glicemia ogni cinque minuti per 24 ore dando informazioni approfondite al paziente. Avere il sistema integrato permette di godere di maggiori automatismi, tipo la sospensione dell’erogazione di insulina quando il sensore prevede che ci sarà un’ipoglicemia nei successivi minuti» spiega Scaramuzza.
Secondo uno studio condotto su quasi cinquemila pazienti diabetici di diverse età, la tecnologia con microinfusore e sensore aiuta in età pediatrica a predire ed evitare le crisi ipoglicemie nel 31% dei casi.
Anche se si legge di sensori che possono arrivare fino a novanta giorni di autonomia, i modelli con durata maggiore attualmente disponibili arrivano al massimo a sette-dieci giorni di monitoraggio. «Su prodotti più durevoli non è ancora stata provata una sicurezza e accuratezza pari a quella degli altri» sottolinea l’esperto. «I sensori di glicemia migliori che ci sono oggi sul mercato hanno un indice di accuratezza (detto MARD) appena sotto il 10%, talmente precisi che la Food and Drug Administration americana ha sancito che possono essere utilizzati per prendere decisioni terapeutiche senza fare riscontri con il glucometro».
Gestione del diabete 2.0: le app per cellulari
Il microinfusore e il sensore continuo della glicemia non solo migliorano il controllo metabolico e permettono di prevenire le complicanze del diabete pediatrico, ma rendono più facile anche la vita dei genitori, sempre preoccupati di non avere la situazione sotto controllo e non poter intervenire in tempo in caso di emergenza.
È proprio dalla volontà di alcuni genitori che sono nate diverse applicazioni per cellulari che ricevono in tempo reale i valori della glicemia rilevati dagli strumenti sui bambini. Queste app non servono solo a tranquillizzare i genitori: possono essere utili anche al medico per valutare, attraverso dati precisi e costantemente accessibili, l’andamento dei valori glicemici del bambino e prendere decisioni accurate.
Le prospettive della ricerca: patch-pumps più evolute e pancreas artificiale
Nato invece dall’idea di un papà che voleva regalare a suo figlio più libertà, dal 2011 è in commercio una patch-pump, un microinfusore senza cateteri simile a un cerotto, ma un po più spesso. In Italia, però, non è molto diffuso e gli esperti non lo consigliano. «I suoi vantaggi estetici e pratici sono evidenti, ma ha meno funzionalità e precisione rispetto al modello classico. Molti dei ragazzi che l’hanno sperimentato hanno deciso di tornare alla terapia a iniezioni o con microinfusore tradizionale perché non si sentivano sicuri – spiega l’esperto – presto dovrebbero arrivare modelli più evoluti».
La novità più grande che riserva il futuro, però, si chiama pancreas artificiale esterno, uno strumento che minimizzerebbe di molto la gestione del diabete. «Un device del tutto automatico, che grazie a un algoritmo matematico sarà in grado di prendere delle “decisioni”, come quella di sospendersi se la glicemia scende al di sotto di un livello preimpostato o di erogare boli di insulina se la glicemia supera i livelli raccomandati. Oggi ci sono dei prototipi, ma non esiste ancora uno strumento approvato per la commercializzazione. E anche se la speranza risiede nella scoperta di una cura genetica, e non tecnologica, un pancreas artificiale sarebbe un grande passo avanti».
Accessibilità alla terapia
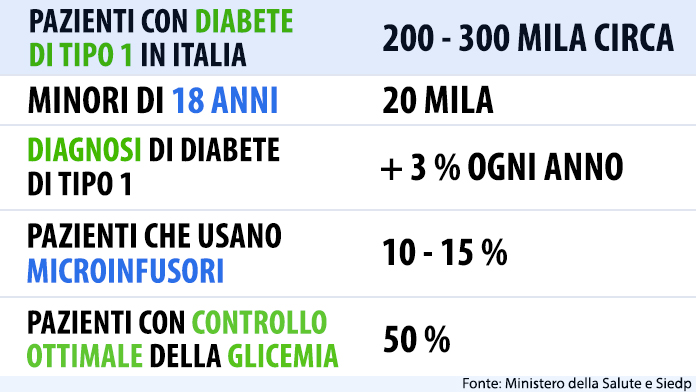
I pazienti affetti da diabete tipo 1 che fanno uso di microinfusori in Italia sono circa il 10-15%: un dato basso se confrontato con il 20% della Germania e il 40% dell’America. Perché non tutti usano questi strumenti, se la loro qualità di vita cambierebbe in meglio? «A volte per scelta della famiglia o del paziente, che preferisce continuare la somministrazione tradizionale, altre volte perché non è possibile fare la prescrizione a causa di restrizioni di alcune Asl» spiega Scaramuzza.
Con le differenze regionali del nostro sistema sanitario, infatti, l’accessibilità non è uniforme: in Lombardia è sufficiente allegare la giustificazione del medico al cambio terapia, mentre in altre regioni viene deciso un numero massimo di microinfusori e quando viene raggiunto non vengono più dati fino all’anno successivo.
«Ancora più resistenza si trova nella prescrizione del sensore – sottolinea l’esperto – i motivi da parte delle Asl, riguardano i costi, ma ciò che manca è la lungimiranza: dare uno strumento migliore oggi, significa evitare costi sociali domani, cioè giorni di ricovero ospedaliero, giorni saltati di lavoro o di scuola da parte dei pazienti diabetici, minori complicanze».
Anche se esistono delle categorie specifiche a cui si prescrive la terapia con microinfusore (bambini che con la cura tradizionale non hanno un controllo metabolico ottimale, che hanno oscillazioni giornaliere molto elevate, che hanno paura delle iniezioni), per il solo fatto che porta a un miglioramento della qualità della vita, tutti dovrebbero averne accesso. «Gli studi che sono stati fatti in Italia e in ambito internazionale – conclude il medico – dovrebbero aiutare a rendere più uniforme l’aspetto legislativo del nostro sistema sanitario, garantendo a tutti i pazienti l’accessibilità a questa terapia».
Giulia Masoero Regis